Steeds meer wetenschappelijke inzichten wijzen op het potentieel van intensieve fysieke revalidatie bij kinderen met niet-aangeboren hersenletsel (NAH) tijdens de subacute fase. Maar wat dit daadwerkelijk betekent in de klinische praktijk is nog onduidelijk. Tijd voor actie!
Auteurs
C. (CHRISTIAAN) GMELIG MEYLING MSC
Kinderfysiotherapeut, De Hoogstraat Revalidatie, promovendus Kenniscentrum Revalidatiegeneeskunde Utrecht
DR. O. (OLAF) VERSCHUREN
Senior onderzoeker, Kenniscentrum Revalidatiegeneeskunde Utrecht
DR. I.C.M. (INGRID) RENTINCK
Klinisch neuropsycholoog i.o., Wilhelmina Kinderziekenhuis, Utrecht
DRS. I. (IRENE) VAN DER STEEN
Kinderrevalidatiearts, De Hoogstraat Revalidatie, Utrecht
PROF. DR. R.H. (RAOUL) ENGELBERT
Hoogleraar kinderfysiotherapie, Hogeschool van Amsterdam, afdeling Revalidatiegeneeskunde Amsterdam UMC
Er zijn steeds meer aanwijzingen voor het potentieel van intensieve revalidatiebehandelingen bij kinderen en jongeren met niet-aangeboren hersenletsel (NAH) vanwege de principes van neuroplasticiteit: de mogelijkheid van het brein om te adapteren op basis van prikkels en ervaringen die worden opgedaan.1,2 Deze principes benadrukken het belang van vaak en intensief oefenen in betekenisvolle situaties. In ons REHABILITY-onderzoeksproject (REHabilition in Acquired Brain Injury: neuropLasticity and Intensity of physical Training in Youth) hebben we door middel van drie studies (literatuurstudie,3 Delphi studie4 en kwalitatieve studie5) in kaart gebracht wat hierover respectievelijk bekend is in de literatuur, bij professionals en bij jongeren en ouders. Deze studies maken duidelijk dat onderzoek nodig is naar de effecten van frequent en intensief oefenen. Dit impliceert een intensievere aanpak bij jongeren dan wat momenteel gebruikelijk is in de huidige medisch specialistische revalidatie (MSR) in Nederland. In dit artikel bespreken we het proces waarin onderzoekers, zorgprofessionals, jongeren met NAH en hun families en beleidsmakers hebben samengewerkt om te komen tot kaders van 1) een vernieuwende fysieke revalidatiebehandeling, 2) het systematisch gebruik van relevante uitkomstmaten en 3) het onderzoeksdesign voor de pilotstudie waarmee deze behandeling wordt onderzocht.
‘Intensievere aanpak bij jongeren
dan gebruikelijk’
Iteratief proces
Dit project, uitgevoerd tussen maart en november 2023, bestond uit een participatief en iteratief design gebaseerd op het logic model for intervention development.6 We hebben een consortium van ervaringsdeskundigen, managers, onderzoekers en professionals op het vlak van revalidatiezorg, technologie en data benaderd voor deelname aan stakeholdersbijeenkomsten. Daarnaast hebben we een klankbordgroep geformeerd met ervaringsdeskundigen, vertegenwoordigers van patiëntenvereniging Hersenletsel.nl, Revalidatie Nederland, de sectie kinderrevalidatie van de Nederlandse Vereniging van Revalidatieartsen (VRA), Revalidatie Hersenletsel & Jeugd (HeJ), en drie revalidatiecentra (Klimmendaal, Roessingh Centrum voor Revalidatie en Revalidatie Friesland).
Stakeholdersbijeenkomsten
In vier interdisciplinaire stakeholdersbijeenkomsten kwamen de volgende thema’s aan bod: 1) analyse en besluitvorming over dosering van fysieke revalidatie in de subacute fase (tot één jaar na het ontstaan van het hersenletsel), 2) uitkomstmaten, 3) vormgeving en borging intensieve revalidatie en 4) proces- en financiële evaluatie. Onze projectgroep (bestaande uit de auteurs van dit artikel) bereidde elke bijeenkomst voor door relevante stakeholders uit te nodigen, relevante wetenschappelijke literatuur te verzamelen en samen te vatten, en interactieve werkvormen op te zetten. Na elke stakeholdersbijeenkomst presenteerden wij een samenvatting aan de klankbordgroep voor feedback, die vervolgens werd meegenomen naar de volgende stakeholdersbijeenkomst. Op deze manier creëerden wij een dynamisch en iteratief proces waarbij steeds werd voortgebouwd op beschikbare wetenschappelijke evidentie, klinische expertise en perspectieven van patiënten. Dit resulteerde in kaders voor dosering van fysieke revalidatie, uitkomstmaten en haalbaarheidsindicatoren. Wij vatten de belangrijkste uitkomsten per bijeenkomst hieronder samen.
1. Analyse en besluitvorming over dosering fysieke revalidatie
Deelnemers gaven aan dat keuzes over dosering van fysieke revalidatie (frequentie, intensiteit, tijd) veelal worden gemaakt op basis van impliciete overwegingen. Om overwegingen over dosering expliciet te maken werden in twee groepen de belangrijkste factoren die klinische besluitvorming over dosering van fysieke revalidatie bepalen, geïnventariseerd en gescoord op belangrijkheid. Vervolgens werd na groepsdiscussie consensus bereikt wat resulteerde in een top-5 van factoren die bepalend zijn voor dosering van fysieke revalidatie: belastbaarheid, bewustzijn, slaap, vermoeidheid en motorisch niveau (tabel 1).
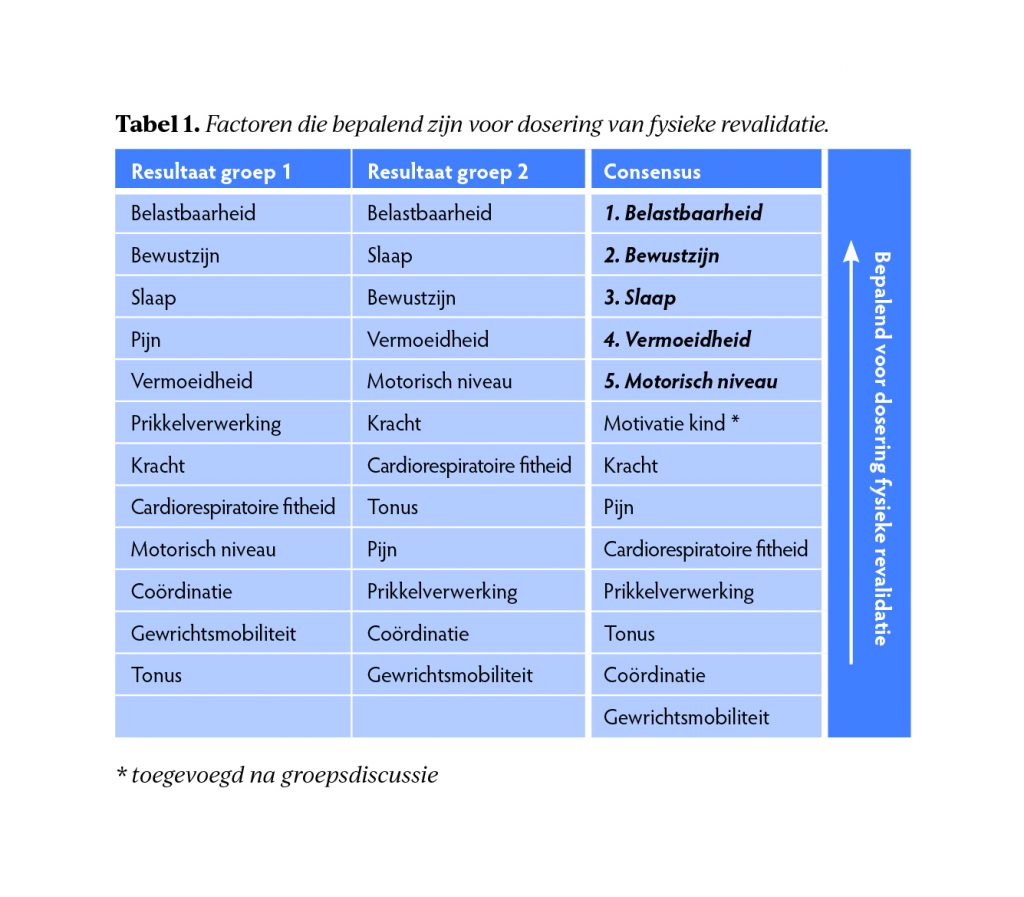
2. Uitkomstmaten
Klinisch relevante meetinstrumenten zijn nodig om bovengenoemde factoren te objectiveren en de bredere voortgang van de jongeren met NAH in kaart te brengen. De projectgroep inventariseerde vooraf welke meetinstrumenten passend zouden zijn op basis van eerdere wetenschappelijke studies en best-practice. Tijdens de bijeenkomst hebben de deelnemers na groepsdiscussie overeenstemming bereikt over een core-set van meetinstrumenten die bij alle klinisch opgenomen kinderen en jongeren met NAH afgenomen kunnen worden (tabel 2).
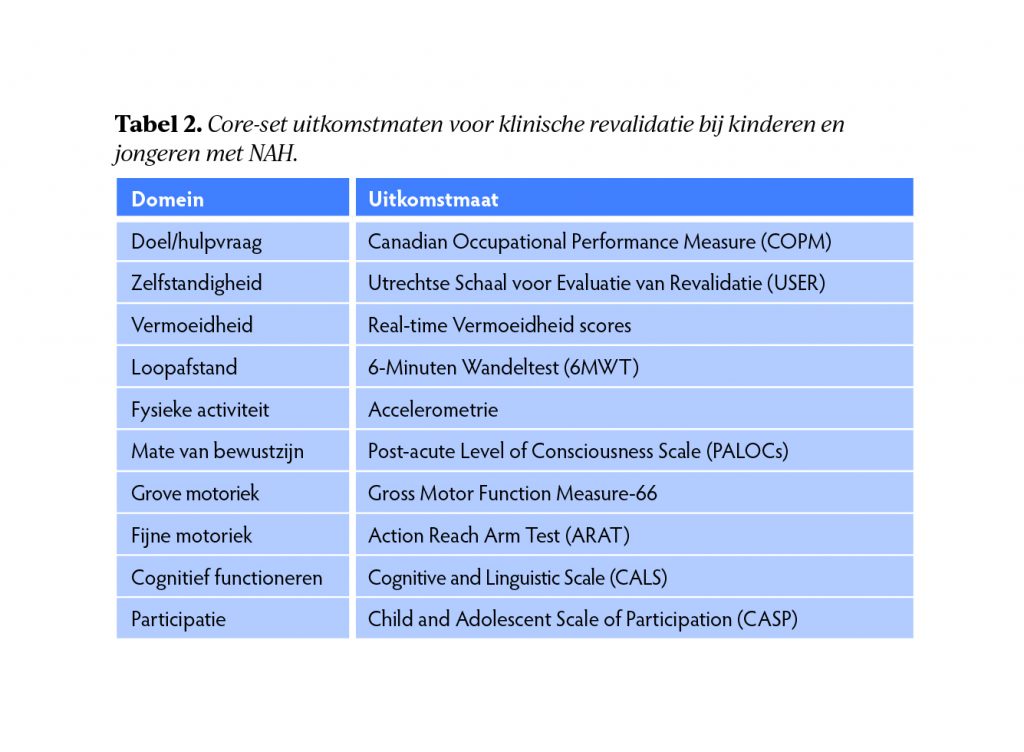
3. Vormgeving en borging intensieve revalidatie
We hebben drie mogelijkheden geïdentificeerd en uitgewerkt om dosering van fysieke revalidatie te vergroten met de huidige beschikbare (financiële) middelen. Ten eerste de fysieke aanwezigheid van ouders en/of nabije betrokkenen kan de oefenfrequentie verhogen. Het is belangrijk om de mogelijkheden en consequenties met ouders te bespreken en ze middels gestructureerde educatie hierin te ondersteunen. Ten tweede interdisciplinair werken: binnen klinische revalidatie dient elk aspect van het zorgproces gericht te zijn op herstel en zelfstandigheid. Er liggen kansen voor transdisciplinair werken, waarbij teamleden vakoverstijgend werken aan fysieke revalidatiedoelstellingen waardoor de dosering van fysieke revalidatie vergroot kan worden. Ten derde, gebruik van de revalidatiesetting en technologie: er is behoefte aan een toolkit om jongeren met NAH te stimuleren tot zelfstandige fysieke activiteiten zonder personele ondersteuning, vooral in de avonden en weekenden. De inzet van technologie (virtual reality, augmented reality en AI) biedt hierin veel potentie.
4. Proces- en financiële evaluatie
In deze bijeenkomst werd duidelijk dat een standaard zorgpad op dit moment niet mogelijk is vanwege de diversiteit binnen de doelgroep. Dit maakt het opzetten van een financiële impactanalyse complex. De financiële consequenties van intensievere zorg kunnen worden geobjectiveerd door financiële data te vergelijken met retrospectieve gegevens. Om inzicht te creëren hoe intensievere zorg tot stand komt is het van belang om, naast personele inzet, de inzet van ouders in fysieke revalidatie te registreren. Hiervoor wordt een analoog registratiesysteem ontwikkeld waarin ouders kunnen aangeven welke activiteiten ze ondernemen om de fysieke activiteit van hun kind tijdens de revalidatie te ondersteunen. Procesevaluatie zal plaatsvinden door middel van maandelijkse bijeenkomsten met zorgprofessionals en management waarin de haalbaarheid van de intensieve behandeling (onder andere geplande en gerealiseerde behandelintensiteit), gebruik van de core-set meetinstrumenten en tevredenheid van het revalidatieteam, patiënten en ouders worden geëvalueerd.
‘De recent gestarte REHABILITY-pilotstudie
sluit goed aan bij de
landelijke ontwikkelingen’
Pilot-interventiestudie
De opbrengsten uit de stakeholdersbijeenkomsten hebben geresulteerd in de kaders van een pilot-interventiestudie (prospectief case-series design), die is gestart per 1 januari 2024 op de klinische kind- en jeugdafdeling van De Hoogstraat Revalidatie te Utrecht. Het doel van deze studie is: 1) het onderzoeken van de veiligheid en haalbaarheid van intensieve fysieke revalidatiebehandeling voor het verbeteren van functioneren en participeren van kinderen en jongeren met NAH en 2) het onderzoeken van de haalbaarheid van een core-set meetinstrumenten tijdens de klinische revalidatie.

In de REHABILITY-pilotstudie wordt fysieke revalidatie bij klinisch opgenomen kinderen en jongeren (6-18 jaar) met matig-ernstig NAH systematisch in de tijd gevolgd en nauwkeurig beschreven. De dosering (frequentie, intensiteit, tijd) wordt voor elke jongere met NAH op maat bepaald, waarbij we streven naar minimaal drie uur en maximaal vijf uur fysieke revalidatie per dag (behandelsessies, (niet)-gesuperviseerde beweegactiviteiten). Om binnen de huidige financiering voor klinische revalidatie tot deze hoge dosering te komen maken we gebruik van een systeembenadering waarin fysieke revalidatie geïntensiveerd wordt door betrokkenheid van paramedici, verpleegkundigen, pedagogisch medewerkers, ouders en/of nabije betrokkenen. Hierdoor vindt fysieke revalidatie niet alleen tijdens behandelsessies plaats, maar gedurende de hele dag, zeven dagen per week. Door het systematisch meten van real-time vermoeidheid (zes pushberichten over ervaren vermoeidheid tussen 9.00-19.30 uur met MovisensXS app) kunnen we de dosering op maat aanpassen en over- of onder dosering voorkómen. Tevens brengen we middels een core-set meetinstrumenten kinderen en jongeren op vaste tijdspunten in kaart op verschillende domeinen van functioneren en participatie (zie tabel 2). Hierdoor objectiveren we op detailniveau wat ze ‘erin stoppen’ en wat ze ‘eruit halen’ bij elke individuele jongere met NAH. Door middel van procesindicatoren brengen we de haalbaarheid en de kosten in kaart. Deze kennis zal helpen om inzicht te krijgen hoe we op een innovatieve wijze zorg op maat kunnen leveren (passende zorg), hoe we zorg en herstel kunnen objectiveren, en hoe dit opgeschaald kan worden naar een grote cohortstudie in de toekomst.
Toekomst
De recent gestarte REHABILITY-pilotstudie sluit goed aan bij de landelijke ontwikkelingen op het gebied van NAH bij kinderen en jongeren waarin wordt toegewerkt naar het uniformeren van het landelijk behandelaanbod7 en het systematisch verzamelen van data ten behoeve van passende zorg en predictiemodellen.8 Ons uiteindelijke doel is een wetenschappelijk onderbouwd intensieve fysieke revalidatiebehandeling waarin kinderen en jongeren met NAH én hun ouders maximaal worden gestimuleerd om tot optimaal herstel te komen in hun dagelijkse activiteiten en maatschappelijke participatie.
Dankwoord
De REHABILITY projectgroep bestaat uit Christiaan Gmelig Meyling MSc, dr. Olaf Verschuren, dr. Ingrid Rentinck, drs. Irene van der Steen, prof. dr. Raoul Engelbert en prof. dr. Jan Willem Gorter.
Het REHABILITY-project wordt gefinancierd door het Johanna Kinderfonds, Kinderfonds Adriaanstichting, Stichting Bike4Brains en Wetenschapsfonds De Hoogstraat Revalidatie.
We bedanken alle betrokken stakeholders (professionals, patiënten en ouders) voor hun waardevolle input in dit proces.
Referenties
- Kleim JA, Jones TA. Principles of experience-dependent neural plasticity: implications for rehabilitation after brain damage. J Speech Lang Hear Res 2008;51(1):S225-39.
- Königs M, Beurskens EA, Snoep L, Scherder EJ, Oosterlaan J. Effects of Timing and Intensity of Neurorehabilitation on Functional Outcome After Traumatic Brain Injury: A Systematic Review and Meta-Analysis. Arch Phys Med Rehabil 2018;99(6):1149-1159.e1.
- Gmelig Meyling C, Verschuren O, Rentinck IR, Engelbert RHH, Gorter JW. Physical rehabilitation interventions in children with acquired brain injury: a scoping review. Dev Med Child Neurol 2022;64(1):40-48.
- Gmelig Meyling C, Verschuren O, Rentinck ICM, Wright V, Gorter JW, Engelbert RH; Pediatric Acquired Brain Injury (Abi) Collaborative. Development of expert consensus to guide physical rehabilitation in children and adolescents with acquired brain injury during the subacute phase. J Rehabil Med 2023;55:jrm12303.
- Gmelig Meyling C, Verschuren O, Rentinck ICM, van Driel D, te Slaa E, Engelbert RH, Gorter JW. “Your brain can’t wait”: perspectives of children and adolescents with acquired brain injury and their parents on physical rehabilitation during the subacute phase. Disabil Rehabil 2023:1-8.
- O’Cathain A, Croot L, Duncan E, Rousseau N, Sworn K, Turner KM, Yardley L, Hoddinott P. Guidance on how to develop complex interventions to improve health and healthcare. BMJ Open 2019;9(8):e029954.
- Allonsius F, de Kloet A, van Markus-Doornbosch F, van der Holst ME. Medisch Specialistische Revalidatie Behandelprogramma voor kinderen en jongvolwassenen met niet-aangeboren hersenletsels. Hersenstichting. 2022.
- Van der Veen R, Oosterlaan J, Bos M, et al. Measurement Feedback System for Intensive Neurorehabilitation after Severe Acquired Brain Injury. J Med Syst 2022;46(5):24. doi: 10.1007/s10916-022-01809-z.
Trefwoorden: klinische revalidatie, niet-aangeboren hersenletsel (NAH), kinderen en jongeren, neuroplasticiteit, intensieve training, subacute fase
Gerelateerde artikelen NTR
Zicht op vermoeidheid: meer dan een momentopname

Participatie bij volwassenen met communicatieproblemen
Stagnerende revalidatie na craniëctomie: denk aan het post-trepanatiesyndroom

Sta stil bij iedere pil: polyfarmacie en niet-aangeboren hersenletsel
Gerelateerde artikelen Revalidatie Magazine

Blogger Yvette geeft weer betekenis aan de levens van revalidanten

Revalideren in virtual reality? Ook met hersenletsel kan dat op een veilige manier
Leer en Innovatie Team maakt revalidatiesector aantrekkelijker voor studenten


