De behandeling van cognitieve klachten
Centraal in de behandeling van cognitieve klachten (zonder cognitieve stoornissen) na niet-aangeboren hersenletsel (NAH) staan de gedragstherapeutische interventies gericht op persoonsfactoren (zoals angst, somberheid, maladaptieve coping). Dit verschilt wezenlijk van de bekende compensatiestrategieën die worden ingezet bij cognitieve stoornissen. Afhankelijk van de aard en complexiteit komen we tot passende revalidatiezorg, waarbij samenwerking van de medisch specialistische revalidatie (MSR) met de eerste lijn en (specialistische) GGZ essentieel is.
Auteurs
PROF. DR. J.A.M.C.F ( JEANINE) VERBUNT
Hoogleraar revalidatiegeneeskunde, Adelante groep en Universiteit Maastricht
DRS. E. (ELBRICH) JAGERSMA
Revalidatiearts en voorzitter Werkgroep Hersenletselrevalidatie (WHR), Basalt Delft
Iedere revalidatiearts heeft er ervaring mee: Op je spreekuur vertelt de nieuwe patiënt over de lastige concentratieproblemen en vergeetachtigheid die het dagelijks leven flink negatief beïnvloeden. Werk lukt niet of nauwelijks meer. Je hoort het verhaal over cognitieve klachten aan en stelt je vragen onder meer om een mogelijke oorzaak voor de klachten op te sporen. Is er sprake van hersenletsel? Zijn de klachten plotseling ontstaan en zo ja, is er toen diagnostiek gedaan? Is er iets gebeurd waardoor we het ontstaan van de klachten kunnen verklaren?
Een CVA of contusio cerebri in de acute fase zet ons duidelijk op een spoor in de medische diagnostiek.
Maar in de chronische fase is de diagnostiek vaak lastiger. We zien waarschijnlijk met name de mensen waarbij de impact op het functioneren groot is. Dit zijn mensen met of zonder hersenschade, die gemeen hebben dat ze vastlopen in hun dagelijks leven door cognitieve klachten en daarvoor onze hulp zoeken.
Cognitieve klachten en cognitieve stoornissen
Wat leert wetenschappelijk onderzoek ons over cognitieve klachten en de relatie met cognitieve stoornissen (dat wil zeggen aangetoonde afwijkende testscores als onderdeel van een neuropsychologisch onderzoek)? In een cohort van mensen die een CVA doormaakten bleek dat de mate van cognitieve klachten na 12 maanden kon worden voorspeld door de Checklist for Cognitive and Emotional consequences following stroke (CLCE), die op baseline werd afgenomen.1 Dit is een vragenlijst voor cognitieve klachten, niet voor stoornissen. Daarnaast bleken de mate van stress en depressieve symptomen op baseline gemeten onafhankelijke voorspellers voor cognitieve klachten na een jaar. In een studie waarin patiënten tot vier jaar na hun CVA werden gevolgd bleek de mate van cognitieve klachten in de loop van de tijd toe te nemen: twee maanden post-stroke rapporteerde 76% tenminste één cognitieve klacht en na vier jaar was dit percentage 89%.2 Onafhankelijke voorspellers voor de mate van klachten na vier jaar waren de mate van klachten na twee maanden en het hebben van een maladaptieve copingstrategie gemeten op twee maanden. Dit zijn bijvoorbeeld passieve vormen van coping en pessimisme. Na een CVA hebben patiënten vaak objectief aantoonbare geheugenstoornissen. Toch blijkt ook bij hen de aanwezigheid van somberheid bepalender te zijn voor het ervaren van geheugenklachten dan geheugenstoornissen die bij testen aan het licht komen.3
In een cohortstudie van patiënten die een hartstilstand overleefden, bleek 16 tot 29% na twee weken, 9 tot 23% na drie maanden en 10-22% na een jaar afwijkend te scoren op één of meer testen in een testbatterij voor cognitief functioneren.4 Cognitieve klachten gemeten met een gestandaardiseerde vragenlijst bleken na twee weken bij 11%, na drie maanden bij 12% en na een jaar bij 14% van de deelnemers aanwezig. Op geen van de drie tijdstippen bleek een samenhang te bestaan tussen de afwijkingen aangetoond op de cognitieve tests en de cognitieve klachten gemeten met de vragenlijst. In een dwarsdoorsnede-studie bij mensen met een traumatisch hersenletsel, bleek er een verband tussen de mate van ervaren beperkingen in het cognitief functioneren en de mate van catastroferen en angst voor letsel.5
‘Persoonlijke factoren
spelen belangrijke rol in ervaren
cognitieve klachten’
Kortom, bij mensen met een doorgemaakt hersenletsel met cognitieve klachten zien we dat de mate van cognitieve klachten en cognitieve stoornissen niet altijd even sterk samenhangen. Persoonlijke factoren (zoals copingstijl, angst en depressie) lijken vaak zeker zo belangrijk in het verklaren van ervaren beperkingen in cognitief functioneren. Tenslotte kunnen depressie, vermoeidheid en faalangst ook de testresultaten van neuropsychologisch onderzoek (NPO) nog negatief beïnvloeden.6 De impact van persoonsfactoren op cognitief functioneren werd ook bevestigd in een groep gezonde vrijwilligers.7 Bij een groep mensen zonder enig teken van hersenletsel bleken de mate van catastroferen en angst voorspellend voor de duur waarin deelnemers een cognitief belastende taak uitvoerden waarbij ze zelf mochten kiezen wanneer te stoppen. Al eerder bleek bij gezonde ouderen de mate van vertrouwen in het eigen geheugen niet alleen bepaald te worden door de daadwerkelijke prestaties op een geheugentest, maar ook door de copingstijl, persoonlijkheidskenmerken en sombere gevoelens.8
Conclusie: Onafhankelijk van de aanwezigheid van objectieve tekenen van hersenletsel is het ALTIJD van belang de impact van persoonsfactoren op cognitieve klachten en beperkingen in kaart te brengen. Juist bij cognitieve klachten (zonder cognitieve stoornissen) lijkt het aangrijpingspunt van de behandeling primair te liggen op deze persoonsfactoren door middel van gedragstherapeutische interventies in plaats van de bekende compensatiestrategieën die worden ingezet bij cognitieve stoornissen.
Naar een gedragsgeoriënteerde insteek bij cognitieve klachten
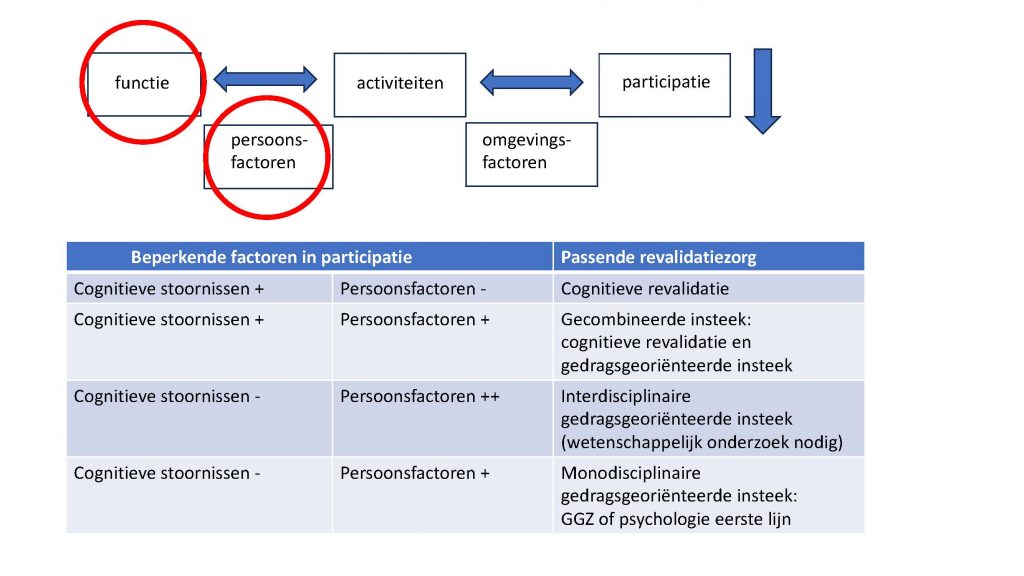
De eerste stap is een grondige probleemanalyse naar alle factoren die meespelen in de ervaren cognitieve klachten en de ervaringen beperkingen in het activiteiten-/participatieniveau. Het ICF-model is hiervoor bij uitstek geschikt. De anamnese gericht op persoonsfactoren kan met passende klinimetrie worden ondersteund. Zoals de Hospital Anxiety and Depression Scale (HADS) voor depressieve klachten/angstklachten en de Utrecht Proactive Coping Compentece (UPCC) voor coping. Een andere methode om bij een individuele patiënt de impact van persoonsfactoren systematisch in kaart te brengen is ‘Diagnostiek volgens het gevolgenmodel’.9 Met beide methoden kan informatie verzameld worden om een patiëntspecifiek verklaringsmodel voor ervaren klachten en beperkingen op te stellen. In een dergelijk verklaringsmodel wordt de interactie tussen alle factoren (combinaties van factoren op stoornisniveau, persoons- en omgevingsfactoren), die bijdragen aan de ervaren beperkingen bij deze specifieke patiënt zichtbaar.
De tweede stap is vervolgens zeker zo belangrijk: namelijk het delen van de gedachtegang uit de probleemanalyse met de patiënt als vorm van educatie. Dat kan zowel mondeling als schriftelijk door bijvoorbeeld het persoonlijke verklaringsmodel te tekenen (ICF-of gevolgenmodel). Zo neem je de patiënt mee in de (biopsychosociale) factoren die in diens specifieke situatie een rol spelen. Een effect van de educatie zou kunnen zijn: ‘Ik weet dat mijn klachten niet (volledig) gebaseerd zijn op hersenschade. Ik ga nu werken aan beter functioneren ondanks de klachten’. De stap naar het toelichten van passende revalidatiezorg wordt op deze manier reeds in de educatie gezet.
Passende revalidatiezorg bij cognitieve klachten
Op basis van de probleemanalyse wordt passende revalidatiezorg gekozen (zie figuur 1). Dat kan betekenen medisch specialistische revalidatie, behandeling in de GGZ of eerste lijn, afhankelijk van de aard en complexiteit van het probleem.
In het geval van de meest voorkomende cognitieve stoornissen zoals geheugen, aandacht, tempo en executief functioneren is de huidige behandeling met name gericht op het aanleren en toepassen van adequate compensatiestrategieën; vooralsnog is er geen evidence dat (gegeneraliseerd) functieherstel van cognitieve stoornissen mogelijk is (zie ook artikel van Van Heugten in dit NTR). Interventies specifiek gericht op het cognitief functioneren worden aangeduid met de term ‘cognitieve revalidatie’. Hieronder vallen onder andere psycho-educatie over cognitieve functies en vergroten van inzicht in het eigen cognitief functioneren, voorlichting aan de omgeving, uitleg over het gebruik van hulpmiddelen en strategieën en cognitieve training. Cognitieve training richt zich op het verminderen van directe beperkingen ten gevolge van cognitieve stoornissen. Cognitieve training is minder gericht op het direct verminderen van cognitieve stoornissen maar richt zich vooral op het verminderen van en leren omgaan met cognitieve beperkingen.10 Daarnaast weten we uit eerder onderzoek, dat het toevoegen van gedragstherapeutische interventies aan de bestaande strategietraining ook zinvol kan zijn.11 Zoals een interventie gericht op het vergroten van het zelfvertrouwen bij geheugenstoornissen bij CVA-patiënten in de chronische fase.
‘Revalidatiebehandeling van
cognitieve klachten vergt integratie
psychologische interventies’
Er zijn steeds meer (evidence-based) gedragstherapeutische interventies beschikbaar die kunnen worden ingezet om persoonsfactoren met een negatieve impact op functioneren (zoals angst, somberheid, maladaptieve coping) te beïnvloeden. Dat kan zowel binnen als buiten de MSR-setting. Te denken valt aan cognitieve gedragstherapie (CGT), acceptance and commitment therapie (ACT) en meer recent exposure in vivo therapie. Indien een patiënt veel piekert over de klachten kan CGT of ACT worden toegepast. Bij patiënten met angstklachten, catastroferen of passieve coping lijkt ook exposure in vivo een passende interventie. Zo laat recent onderzoek zien dat dat het vrees-vermijdingsmodel, een bekend verklaringsmodel voor ervaren beperkingen bij chronische pijn, ook toegepast kan worden bij aanhoudende klachten na licht traumatisch hersenletsel (THL).5,12,13 Volgens dit model zal een deel van de mensen bij het ontstaan van cognitieve (of lichamelijke) klachten angstig reageren of zelfs catastroferen. Hierdoor gaan zij activiteiten die klachten veroorzaken vermijden, waardoor herstel uitblijft. Voor deze groep kan exposure in vivo-behandeling een passende interventie zijn.14 In deze zal de blootstelling dus vaak aan cognitieve activiteiten zijn, waarbij bijbehorende angstige verwachtingen worden uitgedaagd.
Conclusie: het integreren van psychologische principes en interventies in de revalidatiebehandeling van cognitieve klachten is essentieel om de uitkomst van de individuele patiënt te verbeteren. Dit verschilt wezenlijk van de behandeling alleen gericht op cognitieve stoornissen. Afhankelijk van de complexiteit van het probleem en de beperkende factoren die spelen, komen we tot zorg op maat.
Samenwerking is een must voor passende revalidatiezorg
Het belang van de inzet van gedragstherapeutische interventies is duidelijk; evenals het feit dat persoonsfactoren niet als ‘op zichzelf staand’ kunnen worden gezien en deel uitmaken van een integraal beeld/verklaringsmodel en daarmee ook van een integrale behandeling. Passende revalidatiezorg is hierbij leidend en kan het best geboden worden samen met netwerkpartners. Een anderhalvelijns expertconsult van de revalidatiearts (bijvoorbeeld zoals in het stadspoli initiatief in Maastricht) kan bij matig complexe problematiek ondersteunen in de juiste indicatiestelling en het geven van educatie zo laag mogelijk in de keten.
Samenwerking in de regio tussen MSR, eerste lijn en (specialistische) GGZ vanuit één behandelvisie (het ICF-model/gevolgenmodel) en waarbij de betrokken zorgverleners in een vergelijkbare taal (al in de educatie) communiceren richting de patiënt is essentieel. Op deze manier kunnen we toewerken naar passende revalidatiezorg voor iedere patiënt met cognitieve stoornissen en/of klachten.
Referenties
- Van Rijsbergen MWA, Mark RE, Kop WJ, de Kort PLM, Sitskoorn MM. Course and Predictors of Subjective Cognitive Complaints During the First 12 Months after Stroke. J Stroke Cerebrovasc Dis 2020;29(3):104588.
- Nijsse B, Verberne DPJ, Visser-Meily JMA, Post MWM, de Kort PLM, van Heugten CM. Temporal evolution and predictors of subjective cognitive complaints up to 4 years after stroke. J Rehabil Med 2021;53(6):jrm00205.
- Aben L, Ponds RW, Heijenbrok-Kal MH, Visser MM, Busschbach JJ, Ribbers GM. Memory complaints in chronic stroke patients are predicted by memory self-efficacy rather than memory capacity. Cerebrovasc Dis 2011;31:566-72.
- Steinbusch CVM, van Heugten CM, Rasquin SMC, Verbunt JA, Moulaert VRM. Cognitive impairments and subjective cognitive complaints after survival of cardiac arrest: A prospective longitudinal cohort study. Resuscitation 2017;120:132-7.
- Wijenberg MLM, Hicks AJ, Downing MG, van Heugten CM, Stapert SZ, Ponsford JL. Relevance of the Fear-Avoidance Model for Chronic Disability after Traumatic Brain Injury. J Neurotrauma 2020;37(24):2639-46.
- Hendriks MPH, Kessels RPC, Gorissen M, et al. Interpretatie. In: Hendriks MPH, Kessels RPC, Gorissen M, Schmand B, red. Neuropsychologische diagnostiek, De klinische praktijk Amsterdam: Boom, 2006: 66-83.
- Wijenberg M, Rauwenhoff J, Stapert S, Verbunt J, van Heugten C. Do fear and catastrophizing about mental activities relate to fear-avoidance behavior in a community sample? An experimental study. J Clin Exp Neuropsychol 2021;43(1):66-77.
- Ponds RWHM. Forgetfulness and cognitive aging: prevalence, characteristics and determinants. Maastricht: University of Maastricht, 1998.
- Van Rood Y, van Ravesteijn H, de Roos C, Spinhoven P, Speckens A. Protocol voor de diagnostiek en behandeling van patiënten met somatisch onvoldoende verklaarde lichamelijke klachten. Het gevolgenmodel. In Keijers G, van Minnen A, Hoogduin K, red. Protocollaire behandelingen voor volwassenen met psychische klachten 2. Amsterdam: Uitgeverij Boom, 2011: 15-48.
- Van Heugten CM, Bertens D, Spikman J. Richtlijn neuropsychologische revalidatie, 2017.
- Aben L, Heijenbrok-Kal MH, van Loon EM, et al. Training memory self-efficacy in the chronic stage after stroke: a randomized controlled trial. Neurorehabil Neural Repair 2013;27(2):110-7.
- Wijenberg MLM, Stapert SZ, Verbunt JA, Ponsford JL, Van Heugten CM. Does the fear avoidance model explain persistent symptoms after traumatic brain injury? Brain Inj. 2017;31(12):1597-1604.
- Silverberg ND, Panenka WJ, Iverson GL. Fear Avoidance and Clinical Outcomes from Mild Traumatic Brain Injury. J Neurotrauma 2018;35(16):1864-73.
- Nederlandse Vereniging van Revalidatieartsen (VRA). Richtlijn Aanhoudende klachten na licht Traumatisch Hersenletsel, 2024.
Trefwoorden
Cognitieve klachten, persoonsfactoren, niet-aangeboren hersenletsel (NAH)