Opinie-artikel
Het werk van de revalidatiearts gaat de komende decennia sterk veranderen vanwege de rigoureuze ingrepen die volgens het Integraal Zorgakkoord nodig zijn om de toegankelijkheid, kwaliteit en betaalbaarheid van de zorg te waarborgen. In de opleiding moeten we hierop anticiperen en de toekomstige revalidatieartsen de competenties aanleren die nodig zijn om deze veranderingen mede vorm te geven.
Auteur
PROF. DR. V. (VINCENT) DE GROOT
Voorzitter Concilium, revalidatiearts Amsterdam UMC
Door maatschappelijke en wetenschappelijke ontwikkelingen is ons vak gelukkig steeds in beweging. Dat heeft gevolgen voor het werk van de revalidatiearts en voor het opleiden van aiossen. Het landelijke opleidingsplan (LOP), dat op 1 juli 2020 in werking is getreden, heeft de titel ‘BETER in Beweging’ gekregen om aan te geven dat veranderingen erbij horen en tot op zekere hoogte gewenst zijn.1 Toekomstige revalidatieartsen moeten in staat zijn ons vak en de opleiding in veranderende omstandigheden vorm te blijven geven.
Het is inmiddels geen nieuws meer dat de gezondheidszorg voor buitengewoon grote uitdagingen staat. Dat patiënten en cliënten in de nabije toekomst geen tijdige zorg en ondersteuning meer kunnen krijgen is helaas een reëel scenario. Daarnaast raken zorgprofessionals steeds vaker overbelast. Dit zijn geen bescheiden veranderingen meer en inmiddels ziet vrijwel iedere instantie in de zorg de urgentie om het zorgsysteem te hervormen.
Het Integraal Zorgakkoord (IZA) is vanwege het brede commitment het uitgangspunt voor deze hervormingen.2 Het IZA stelt dat zowel de financierbaarheid als de bemensbaarheid van de zorg ernstig onder druk staan. Zonder rigoureus ingrijpen worden de toegankelijkheid, kwaliteit en betaalbaarheid van de zorg bedreigd. Het IZA stelt een aantal concrete acties voor (figuur 1), die zich laten samenvatten met de termen passende zorg, juiste zorg op de juiste plek, preventie, digitalisering, samenwerking binnen en tussen echelons, en vergroten van het werkplezier.

De KNMG (Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst), het College Geneeskundige Specialismen (CGS) en de Federatie Medisch Specialisten (Federatie) hebben zich, ieder afzonderlijk, uitvoerig gebogen over de volgens hen benodigde veranderingen van de medisch specialistische vervolgopleidingen (MSVOs) om deze uitdagingen het hoofd te bieden. Nadere beschouwing van de standpunten van deze instanties is nodig om de gevolgen voor de opleiding tot revalidatiearts te kunnen inschatten.
KNMG en CGS
De KNMG heeft vijf trends gesignaleerd die gevolgen hebben voor de inrichting van de zorg:3
- De verschuiving naar Samen Besslissen (Shared decision making), waarbij de arts een meer coachende rol krijgt.
- Naast curatieve zorg zal preventieve zorg belangrijker worden: er ontstaat een verschuiving van ‘beter maken’ naar ‘gezond houden’.
- In 2040 wordt zorg verleend in netwerken zonder schotten, vormgegeven in multidisciplinaire samenwerking rondom de patiënt.
- Ondersteuning door technologie en e-health.
- Ook het systeem achter de zorg evolueert. Zo is de verwachting dat de zorg in 2040 is ingericht op specifieke behoeftes van lokale populaties.
Het CGS stelt in juli 2023 in de ’Houtskoolschets van het specialismenlandschap 2035’4 dat ‘specialiseren in generalisme’ de norm moet worden, waardoor er in de toekomst een beperkt aantal brede generalistische kernspecialismen bestaan. Een kernspecialisme omvat de basisspecialistische onderdelen van meerdere van de huidige specialismen. Daarnaast is er een nog onbepaald aantal subspecialismen voor de hoogcomplexe zorg (vooralsnog de huidige specialismen). Uitgaande van de zorgbehoefte van de bevolking wordt 75% van de zorgbehoefte door kernspecialismen en 25% door de subspecialismen geleverd.
Met deze voorgestelde ingrijpende hervorming wordt beoogd dat de capaciteit beter is afgestemd op voorkomende zorgvragen, er beter wordt samengewerkt, de specialist meer kennis op het gebied van preventie ontwikkelt, de opleiding beter aansluit op de basisopleiding en er meer flexibiliteit is om tijdens de carrière van functie te veranderen.
Federatie
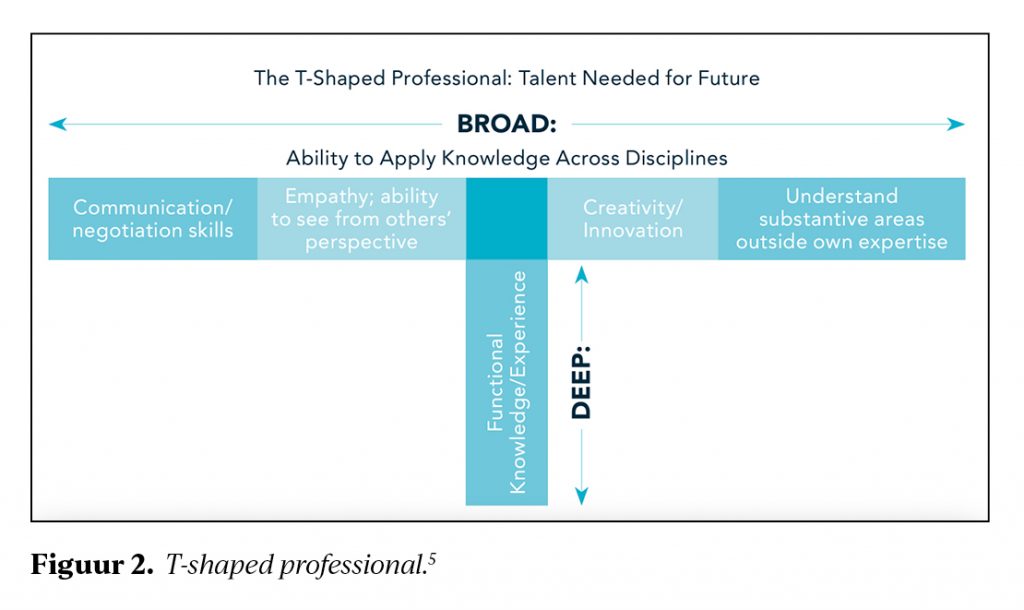
De Federatie ziet ook een plek voor generalisten en subspecialisten.5 Iedere specialist moet zowel over brede generalistische als over specialistische kennis en vaardigheden beschikken om versnippering van de zorg te voorkomen. Dit principe is schematisch weergegeven in de T-shaped professional (figuur 2), waarbij een specialist zich afhankelijk van interesse meer in het horizontale of verticale deel van de figuur kan ontwikkelen. De samenwerking in netwerkgeneeskunde zou door de nadruk op generalisme beter vorm kunnen krijgen door meer te focussen op onderlinge consultatie in plaats van verwijzing. Preventie krijgt vorm door nauwere samenwerking met de beroepen in cluster 3 (bedrijfsgeneeskunde, maatschappij en gezondheid, sociale geneeskunde). Om de maatschappelijke uitdagingen aan te kunnen moeten specialisten zich ook meer bezighouden met bestuurlijke en managementtaken ter bevordering van innovatie, preventie en kwaliteitsbewaking. Tot slot zijn acties nodig om de duurzame inzet en het welzijn van de medisch specialist en aios te bevorderen.
Hoewel de noodzaak tot hervorming door de KNMG, CGS en Federatie gedeeld worden en de oplossingsrichtingen op hoofdlijnen niet veel van elkaar verschillen, stelt het CGS een rigoureuze hervorming van het specialismenlandschap voor terwijl de Federatie inzet op generalisme binnen de huidige specialismen.
Gevolgen voor de opleiding tot revalidatiearts
‘BETER in Beweging’ is een grondige herziening van het vorige LOP.1 Het meest in het oog springend zijn de verbeterde mogelijkheden tot individualisering, just-in-time leren en activiteitgericht opleiden. Deze herzieningen hebben geleid tot een veranderde inrichting van de opleiding die in de afgelopen paar jaar goed geïmplementeerd is.

Net zo belangrijk is de veranderde inhoud die gebaseerd is op het vernieuwde beroepscompetentieprofiel en de herziene rolbeschrijving van revalidatiearts. De inhoud is nog actueel en sluit goed aan bij de oplossingsrichtingen die het IZA schetst. In de geactualiseerde versie van ‘BETER in Beweging’ worden enkele onderwerpen aangescherpt en zijn er specifieke accenten gelegd. Zo krijgt vitaliteit van de aios een prominente plek in de herziening.
Het LOP biedt ruime mogelijkheden om op basis van actuele ontwikkelingen en persoonlijke voorkeuren van aiossen bepaalde onderwerpen te benadrukken. Dit kan tot uiting komen in verdiepingsstages, in onderwijs of in keuzes binnen de generieke activiteiten. De opleiding is hierdoor flexibel in te vullen en draagt tevens bij aan de diversiteit in competenties en flexibiliteit die van toekomstige specialisten verwacht wordt.
Desondanks zijn er veel uitdagingen en onzekerheden die in de komende jaren tot bijstelling van de opleiding of onderwijs- en opleidingsregio’s (OOR) kunnen leiden.
De uitwerking van het principe ‘de juiste zorg op de juiste plek’ kan ertoe leiden dat zorg verplaatst wordt naar andere instellingen met het risico dat een aios onvoldoende exposure heeft aan bepaalde diagnosegroepen. Dit kan twee kanten op: decentralisatie van de laagcomplexe zorg en centralisatie van de hoogcomplexe zorg. Zolang deze verschuiving van zorg tussen erkende opleidingsinstellingen plaatsvindt, is aanpassing van de stages of de stageduur de meest voor de hand liggende oplossing. Indien de concentratie van hoogcomplexe zorg zo ver voert dat bepaalde voor de opleiding noodzakelijke exposure verdwijnt uit een OOR is samenwerking tussen OORs noodzakelijk. Hoewel deze samenwerking ook nu al mogelijk is (denk aan verdiepingsstages), zal in een dergelijke situatie op landelijk niveau gezocht moeten worden naar structurele oplossingen. Bij verplaatsing van zorg naar instellingen zonder opleidingserkenning ontstaat een probleem, waarvoor per situatie een passende oplossing gezocht moet worden. Een zelfstandige opleidingserkenning van een dergelijke instelling zal veelal niet nodig zijn vanwege de mogelijkheid om een bestuurlijke opleidingseenheid (BOE) te vormen. Een BOE biedt de mogelijkheid om een deel van de opleiding aan te bieden onder verantwoordelijkheid van een reeds voor de revalidatiegeneeskunde erkende opleidingsinstelling; de opleider van de erkende instelling is dan verantwoordelijk voor dit deel van de opleiding. Het tijdig signaleren van verschuivingen in de zorg op lokaal, regionaal en landelijk niveau, en de consequenties ervan voor de opleiding vereist de komende jaren alertheid bij de OORs en het Concilium om tijdig te kunnen reageren.
‘De grootste uitdaging is het
stevig inrichten van de juiste zorg
op de juiste plek’
‘De juiste zorg op de juiste plek’ zal ook leiden tot decentralisatie van zorg naar eerstelijnsnetwerken, zelfstandige behandelcentra of geriatrische revalidatiezorg. In deze netwerken zal de revalidatiearts zelf een consulterende rol krijgen zonder team. In deze rol zal de revalidatiearts vooral medisch specialistische vaardigheden inbrengen. Dit vereist vaardigheden om leiding te geven aan dergelijke netwerken en kennis over te dragen door het geven van onderwijs. Het opleidingsplan benoemt dit als een van de kernactiviteiten, die de aios bij uitstek in de praktijk kan aanleren. Deze hervorming gaan we de komende jaren met elkaar verder vormgeven en in de opleiding integreren.
De hervorming richting meer generalisme, de verschuiving van de focus op ziekte naar gezondheid en preventie zal de komende jaren gestalte krijgen in de MSVO. Dat zal niet direct leiden tot grote veranderingen in onze opleiding, omdat deze onderwerpen al onderdeel zijn van het LOP. Wel kan de revalidatiegeneeskunde waardevolle bijdragen leveren aan uitwerking van deze hervorming voor andere specialismen. Het Concilium neemt hierin via vertegenwoordiging in de Raad Opleiding van de Federatie een actieve rol op zich.
Tot slot
Het IZA gaat gevolgen hebben voor de revalidatiegeneeskundige zorg. Veel van de in het IZA genoemde oplossingsrichtingen zijn reeds als basis gebruikt om de opleiding tot revalidatiearts vorm te geven. Het LOP en de opleiding bieden de benodigde ruimte om deze oplossingen verder uit te werken en aan te scherpen. Veruit de grootste uitdaging is het stevig inrichten van ‘de juiste zorg op de juiste plek’. Hoe gaan we dit met elkaar vormgeven en hoe leiden wij aiossen hierin op? Aan de ene kant zal de laagcomplexe zorg verschuiven in het kader van decentralisatie en netwerkvorming, en aan de andere kant zal de hoogcomplexe zorg – soms OOR-overstijgend – gecentraliseerd worden. Dat vereist een verandering in attitude en gedrag, en daar is leiderschap voor nodig. Laten we het vooral gaan doen, en onze aiossen hier actief bij betrekken en in opleiden!
Referenties
- Nederlands Vereniging van Revalidatieartsen. BETER in Beweging. Landelijk Opleidingsplan revalidatiegeneeskunde. Maartensdijk: Centrum Drukwerk, 2019.
- https://www.revalidatie.nl/opleidingsplan-beter-in-beweging/
- Integraal zorgakkoord. Samen werken aan gezonde zorg. 2022.
- https://www.dejuistezorgopdejuisteplek.nl/programma%27s/integraal-zorgakkoord/?gclid=EAIaIQobChMIz96_s4brgQMVGIVoCR39XQv4EAAYASAAEgLy5vD_BwE
- Koninklijk Nederlands Maatschappij tot bevordering der Geneeskunst. De rollen van de arts in 2040. Kernwaarden en verhouding tot de samenleving. Utrecht: 2021.
- https://knmg.maglr.com/knmg-rol-van-de-arts-in-2040/de-rollen-van-de-arts-in-2040
- College geneeskundige specialismen. Generalisme als basis voor opleiding en beroepsuitoefening. Houtskoolschets van het specialismenlandschap 2035. Utrecht: KNMG, 2023.
- https://www.knmg.nl/ik-ben-arts/cgs/over-cgs/nieuws-cgs/cgs-publiceert-houtskoolschets-voor-het-specialismenlandschap-2035
- Federatie Medisch Specialisten. Contourennota voor beroepsprofiel medisch specialist. Utrecht: Distincto Design, 2022.
- https://demedischspecialist.nl/medische-vervolgopleidingen
Gerelateerde artikelen NTR

Prikkelarme benadering – inzichten vanuit de neuropsychiatrie

Teamwork makes the dream work!

Opleiding tot revalidatiearts: samen duurzaam in beweging
Vernieuwing regionaal onderwijs
Gerelateerde artikelen Revalidatie Magazine

Hybride revalidatie in Kennemerland

Van stilzitten naar stappen zetten

‘De revalidatiesector is een voorbeeld voor de zorg van de toekomst’


